「高校生のための発症予測システム」
第3回スポ.ラボセミナーにて 松戸整形外科病院 岡田匡史

高校野球選手のための発症予測システムついて説明します。

まず我々の取り組みのアウトラインを説明します。
高校野球部の部員に対し、新チーム発足直後にフィジカルチェックを行い、その後半年間にどの選手が発症したかを調査しました。
フィジカルチェックデータと発症データを合わせてロジスティック回帰分析を行い、回帰式をエクセルに組み込むことで発症予測システムを作成しました。

発症予測システム用いて選手にフィードバックを行ったところ、選手の予防意識を向上させることができました。
以上が我々の取り組みのアウトラインになります。

つぎに、発症予測システムの実際について説明します。

これは発症予測システムのデータ入力シートになります。
3つのフィジカルチェックを行い、そのデータを入力していきます。

挙上位外旋は上図のように測定し、角度を入力します。

肩甲帯内転は上図のように測定し、角度を入力します。

踵殿部距離(投球側)は上図のように測定し、距離を入力します。

以上の3つのフィジカルチェックのデータを入力するとこのような発症予測シートが完成します。

発症予測シートの見方を説明します。
上の部分に発症確率が示されています。
これは今後半年間で「肩痛または肘痛」が発症する確率を意味します。

中央右の部分には棒グラフを用いて、選手の弱点が示されています。
各フィジカルチェック項目が5段階評価されており、3が平均です。
点数が低ければ低いほど、機能が低下していることを意味します。

右下の部分には選手の最大の弱点が示されています。
この選手であれば「下肢柔軟性」が一番の弱点です。
選手に自分の最大の弱点に気付いてもらい、その弱点を中心に予防エクササイズを行うように指導します。

この発症予測システムではシミュレーションを行うこともできます。
上のデータ入力シートは先ほど例に出した選手のものです。
この選手の踵殿部距離を改善させるシミュレーションを行ってみます。
この選手の踵臀部距離が12cm⇒6cmに改善したとします。

これはシミュレーション前の発症予測シートです。
シミュレーション前は発症確率が90%以上でした。
棒グラフ赤丸で囲んだ部分はシミュレーション前の踵殿部距離を反映したもの(12cm時)です。

これはシミュレーション後の発症予測シートです。
踵殿部距離が12cm⇒6cmへ改善すると、発症確率は90%以上⇒42%まで改善します。
また、棒グラフの点数も改善します。

このようなシミュレーションを行うことで
「どの弱点を、どのくらい改善すると、どのくらい発症確率が減るのか」
ということを選手に感じてもらいます。そして、その選手にとっての具体的な目標値を設定します。

発症予測シートの裏面には推奨される予防エクササイズが記載されています。

さきほどの選手であれば踵殿部距離(投球側)に機能低下があり、下肢柔軟性が弱点であると考えられるので、左下にある下肢柔軟性に対する自主トレを中心に指導します。

今までが発症予測システムの実際の部分です。
次に発症予測システムの開発方法について説明します。

開発の流れを示します。
疫学調査⇒フィジカルチェック⇒発症調査を行いました。
そしてフィジカルチェックデータと発症調査データを用いてロジスティック回帰分析を行いました。

次スライドに疫学調査の結果を示します。

チーム内の部位別有病率を示します。
グラフの横軸が部位を表し、縦軸が有病率を表します。
このチームでは右肩や右肘に痛みを訴えた選手が多かったです。

次にフィジカルチェックを行いました。
フィジカルチェックでは問診10項目と理学所見18項目の合計28項目を調査しました。

次に発症調査を行いました。

フィジカルチェック後の半年間に1週間毎に発症調査を行い、どの選手が発症したのかを調査しました。

1週間毎に発症調査を行うと選手にもスタッフにも負担がかかってしまいます。そこで、この問題を解決するために携帯電話を用いた発症調査を考案しました。

携帯電話を用いた発症調査の方法について説明します。
まず、発症調査の集計を行えるサイトのURLが記載されているメールを選手全員に送ります。
そのメールを開くと1分以内に回答できるアンケートが表示されます。
「誰が、いつ、どこを発症し、重症度はどれくらいか」というアンケートに選手に答えてもらいます。
アンケートはクリックするだけで回答ができ、この回答内容は自動的にエクセルに入力されます。
このシステムによって選手やスタッフの負担を減らしながら多くの選手の情報を得ることが可能になりました。
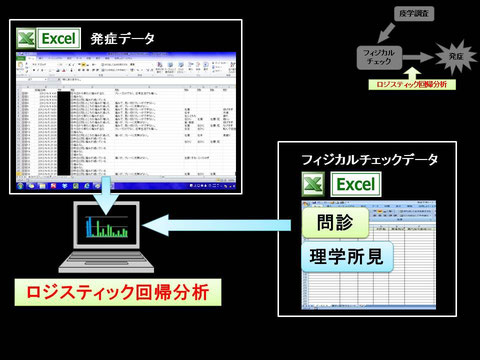
先ほどの携帯電話を用いた発症調査データとフィジカルチェックデータ28項目を合わせてロジスティック回帰分析を行いました。

半年間の発症調査で肩痛または肘痛を発症した選手は33%でした。
ロジスティック回帰分析の結果、肩痛または肘痛の発症に有意に影響する因子は
①挙上位外旋
②肩甲帯内転
③踵殿部距離(投球側)
の3つでした。

これらの3つの因子を用いて発症を予測する回帰式を算出し、回帰式の精度評価を行いました。
今回算出した回帰式は判別的中率が86.7%であり、発症を高精度に予測することができます。

以上が発症予測システムの開発方法です。
最後に発症予測システムの効果について説明します。

実際にその場で選手に発症確率を示すと、多くの選手が結果に興味を持ち、何をしたらよいのかを聞いてきました。

弱点を改善させるようシミュレーションを行い、発症確率が下がることを伝えます。
選手が結果に興味を持ったところで、その選手にあった自主トレを指導します。

フィードバック後、予防意識に対するアンケート調査を行ったところ、96%の選手の予防意識が向上しました。
そして約80%の選手に予防エクササイズに取り組む姿勢が見られました。

その後、チームの有病率がどのように変化するのか経過を観察しました。
その結果、導入前よりも導入後の方がチームの有病率が低下する結果となりました。

作成した発症予測システムを社会人野球選手へ導入した例を紹介します。
今回は投手11名に導入しました。

医師、理学療法士から選手とチームのトレーナーに対して「来シーズンの投球障害の発症確率は**%です」と結果をフィードバックしました。

結果を選手に伝えると…
結果を伝えると高校生に導入した時と同様に選手はどうすれば発症確率が下がるのか興味を示しました。
また、チームのトレーナーも「要注意の選手はAとBとCだな」といったようにどの選手が投球障害を発症しやすいのかを把握することができました。

導入前のシーズンは1年間で11人中6人投球障害を発症していたのが導入後の2シーズンでは11人中1人まで減少しました。
チームのトレーナーからは「発症確率の高い危険な選手から早めにケアを行った」との声も聞くことができました。
このように発症予測システムを導入することで選手の予防意識を向上させるだけでなく、チームに関わるスタッフも選手の状態を把握することでき、さらなる予防につながります。

発症予測システムの今後の展望です。

現在は現場で・誰でも・簡単にできるフィジカルチェックを目指して改良を行っています。
また、野球手帳として配布を行ったり、インターネットを通じて普及させるなどの活動も行っています。

また、スマホやタブレットなどで使用できるアプリを開発中です。
このアプリではフィジカルチェックの方法を動画で確認でき、その場でフィジカルチェックを行って数値を入力することで予測結果を簡単に見ることができます。
アプリが完成するとさらに多くの選手に導入することができます。完成し次第ご報告させていただきます。
測定方法動画
動画をみる場合はこちらから

ここから下の項目では、測定項目の詳しい測り方に関して解説します。

うつぶせでバンザイをして肘を90度くらい曲げます。
写真のように利き手ができるだけ上にくるようにします。(痛みのない範囲で)

その位置で止めます!

前腕の角度 を水平角度計で測定し、前腕と水平線の角度を挙上位外旋角度とします。

左が良い例で右が悪い例です。
前腕の角度が60度以下の人は次のトレーニングを行いましょう。

写真のように「うつぶせ」でゴムを引っ張ります。
背中に「きつい感じ」がある場合はOKですが、肩に痛みがある場合は無理をしないようにしましょう。

ここから下の項目では、測定項目の詳しい測り方に関して解説します。

うつぶせでおでこをベッドにつけて、ベッドから手を垂らします。

肘をできるだけ高く上に上げるようにします。

その際の頭の中心(頭頂)と肩の中心を結んだ線を水平角度計で測定します。

左が良い例で右が悪い例です。
肩甲帯内転角度が40度以下の人は次のトレーニングを行いましょう。

写真のように片脚でおしりを5回上げます。
肩・おしり・膝のラインが一直線になるようにしましょう。

膝を持ち上げて、左右に倒していきます。腰がいたい場合は無理をしないようにしましょう。

トレーニングをすると・・・
訓練前の肩甲帯内転角度は、27.5±4.5°でした。
片脚ブリッジ後の肩甲帯内転角度は35.3±5.6°、体幹回旋運動後の肩甲帯内転角度は42.2±5.8°と、それぞれ有意に増加が認められました。

ここから下の項目では、測定項目の詳しい測り方に関して解説します。

うつぶせにて、膝をおもいっきり曲げます。
踵とおしりの最短距離を測ります。

6cm以上踵とおしりの距離がある人は注意が必要です。

伸ばしたい方の足首をもって、おしりに近づけるようにして「太ももの前」を伸ばしましょう。
反対の膝を曲げておくのがポイントです。
 スポーツ障害予防
を考える会
(スポ.ラボ)
スポーツ障害予防
を考える会
(スポ.ラボ)


